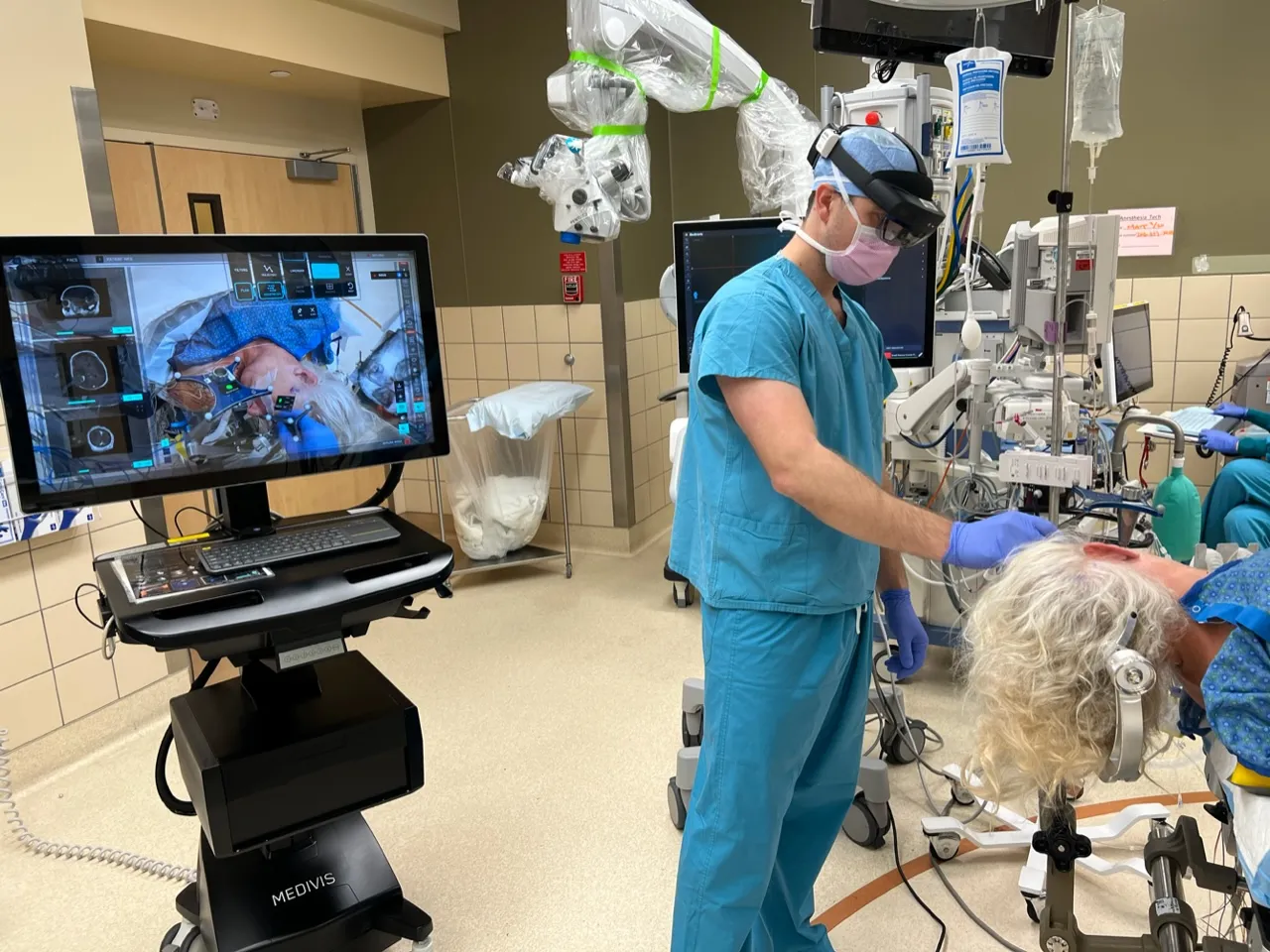
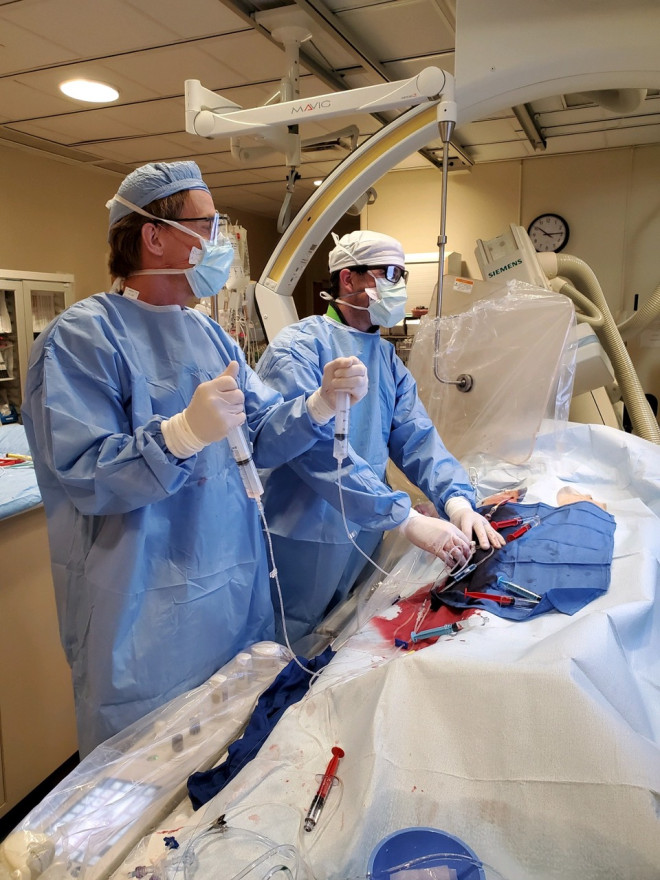
MUDr. Štěpán Čapek, Ph.D., je neurochirurg, specializuje se na cerebrovaskulární a endovaskulární výkony. V roce 2013 absolvoval Všeobecné lékařství na 2. LF UK, doktorát 2014–2021. V letech 2016–2023 absolvoval rezidenturu na Univerzitě ve Virginii ve Spojených státech amerických a následně fellowship v Seattlu. Pracoval na Novém Zélandu a nyní působí v Charlestonu v Západní Virginii.
Co vás přivedlo do USA?
Já jsem nikdy neplánoval žít v zahraničí. Na Erasmus do Norska jsem jel jen díky své tehdejší přítelkyni, víceméně mě donutila! (smích) A tím se to zlomilo. Potom jsme strávili měsíc na stáži v Londýně. A začal jsem přemýšlet, že bych chtěl zahraniční zkušenost. A popravdě mě ke Spojeným státům přesvědčil i táta. Že prý se lepší medicína jinde nedělá.
Spojené státy nabízejí dobře strukturovanou rezidenturu (v českém kontextu odpovídá předatestační přípravě nebo specializaci, pozn. red.). Je těžké se tam dostat, ale jejich systém je férový i pro cizince. Zatímco ve Švýcarsku nebo Norsku zůstanete stále cizincem – takový byl aspoň můj studentský dojem –, jak se dostanete do Ameriky, každému je jedno, odkud jste přišel. Ve Spojených státech mám navíc příbuzné, takže mi přišly jednodušší, familiárnější než jiné státy.
Ještě na konci medicíny jsem strávil měsíc na Harvardu, na neurochirurgii. Také v Česku jsem absolvoval pár stáží. Ve Střešovicích na neurochirurgii jsem poznal profesora Hořínka, ten mi pomohl na roční stáž na Mayo Clinic. Tam mi nabídli vědecké místo, a já zůstal jako zaměstnanec další rok.
V čem je americký systém vzdělávání lékařů atraktivní?
Jako rezident hodně pracujete a hodně se naučíte. Neurochirurgie mě nesmírně baví a chtěl jsem se ji naučit pořádně. Ale máte světlo na konci tunelu: Až se stanete attending, život bude lepší. Praxe, finanční odměna i podpora ve výzkumu, všechny pracovní podmínky. Zatímco v Česku člověk nejdřív nastoupí, a až pak v procesu si udělá atestaci, není to tak logicky strukturované.

A kdyby to bývalo nevyšlo?
Nemusel jsem ve Spojených státech zůstat za každou cenu. Vrátil bych se do Čech.
Na jakém projektu jste na Mayo pracoval?
Dělal jsem periferní nervy na neurochirurgii.
Co jste musel splnit, aby vás přijali na rezidenturu?
Musel jsem si složit zkoušky nutné pro uznání diplomu – USMLE (United States Medical Licensing Examination, pozn. red.). Jsou stejné pro americké i zahraniční studenty, ne moc obtížné. Nejtěžší je udělat se nějak zajímavým, aby vás vzali místo amerického studenta. Neurochirurgie je v Americe pořád atraktivní, ačkoliv už ne jako dřív, to je všude stejné. Na jedno rezidentské místo připadají dva až tři uchazeči. Cizinec je tak trochu divoká karta, kterou kliniky zvažují oproti sázce na jistotu amerického studenta, takže chtějí předvídat, jak se bude chovat. Proto spíše než o zkoušky musíte publikovat, získat doporučující dopisy a kontakty, aby si vás všimli.

Praxe odjinud nepomůže?
Vždycky začínáte od začátku – dost lidí, kteří se atestovali v zahraničí, si pak celou předatestační přípravu ve Státech zopakuje.
Co rozhodne, na jakou konkrétní kliniku se dostanete?
To je docela nepředvídatelné. Odešlete přihlášku na většinu pracovišť, a pokud se jim vaše přihláška zalíbí, pozvou vás na pohovor. Vy si tato místa seřadíte, například geograficky nebo podle kvality pracoviště. Řeknete si, mých top deset pracovišť se nachází například v okolí Mid-Atlantic, protože tam mám rodinu. Ale kliniky si aplikanty také seřadí a „Match“ systém vás přiřadí na nejlepší možné pracoviště, takže kde skončíte, je nakonec úplná náhoda. Hledání si attending pozice už je jako hledání jakéhokoliv místa, tam už Match není.